Aktualizacja 2 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne, bywają uciążliwe i estetycznie nieestetyczne. Zrozumienie, od czego robią się kurzajki, jest kluczowe do skutecznego zapobiegania ich powstawaniu oraz odpowiedniego reagowania w przypadku pojawienia się. Ich wygląd może być różnorodny, co często prowadzi do błędnych diagnoz lub niepotrzebnego niepokoju.
Głównym sprawcą kurzajek jest wirus brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a każda z nich preferuje nieco inne obszary ciała i wywołuje specyficzne typy brodawek. Warto podkreślić, że wirus HPV jest powszechny i wiele osób jest jego nosicielami, często nie zdając sobie z tego sprawy. Sama obecność wirusa w organizmie nie oznacza jednak automatycznie pojawienia się kurzajek. Kluczową rolę odgrywa tutaj kondycja naszego układu odpornościowego.
Układ immunologiczny zdrowej osoby jest w stanie skutecznie zwalczać wirusa, zapobiegając jego namnażaniu się i rozwojowi zmian skórnych. Problemy pojawiają się, gdy nasza odporność jest osłabiona. Może to być spowodowane różnymi czynnikami, takimi jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe, przyjmowanie leków immunosupresyjnych, a także wiek (dzieci i osoby starsze są bardziej podatne). W takich sytuacjach wirus może „uśpić czujność” organizmu i rozpocząć swój rozwój.
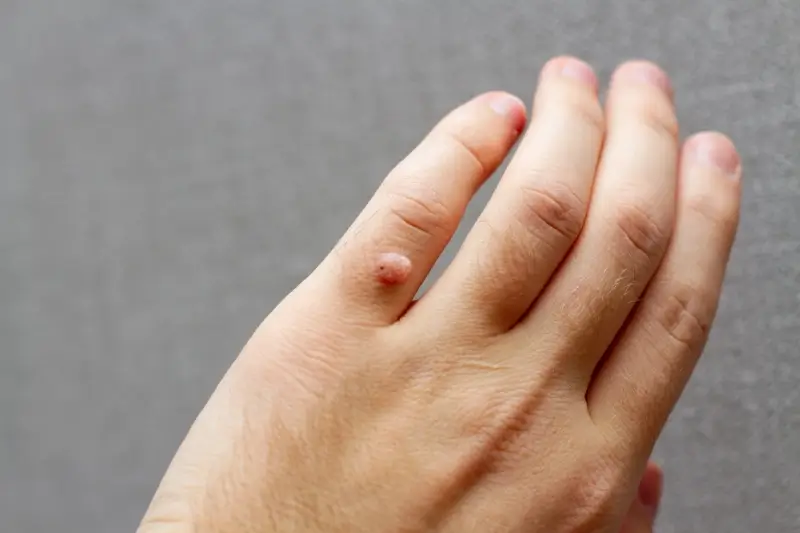
Rozpoznanie kurzajki zazwyczaj nie sprawia większych problemów, choć w niektórych przypadkach może być mylona z innymi zmianami skórnymi, jak np. odciski czy modzele. Typowe kurzajki mają grudkowatą, szorstką powierzchnię, często z widocznymi czarnymi punkcikami w środku, które są zatrzymanymi naczyniami krwionośnymi. Mogą mieć kolor skóry, być lekko brązowawe lub szarawe. Ich wielkość jest zmienna, od kilku milimetrów do nawet centymetra średnicy.
Kurzajki mogą pojawiać się pojedynczo lub w grupach, tworząc tak zwane „mozaiki”. Lokalizacja również jest bardzo zróżnicowana – najczęściej występują na dłoniach (zwłaszcza na palcach i pod paznokciami) oraz na stopach (tzw. kurzajki podeszwowe). Mogą jednak pojawić się również na łokciach, kolanach, a nawet na twarzy czy w okolicach intymnych, choć te ostatnie są zazwyczaj wywoływane przez inne typy wirusa HPV i wymagają szczególnej uwagi medycznej.
Zrozumienie dróg zakażenia wirusem brodawczaka ludzkiego
Kluczowym elementem w odpowiedzi na pytanie, od czego robią się kurzajki, jest zrozumienie, w jaki sposób dochodzi do zakażenia wirusem HPV. Wirus ten jest niezwykle zaraźliwy i potrafi przetrwać w środowisku zewnętrznym przez pewien czas, co sprzyja jego szerzeniu się. Główną drogą transmisji jest bezpośredni kontakt z zakażoną skórą. Oznacza to, że wystarczy dotknąć miejsca, gdzie znajduje się kurzajka, a następnie dotknąć własnej skóry, aby doszło do zakażenia.
Wirus HPV przenosi się również pośrednio poprzez zanieczyszczone przedmioty i powierzchnie. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także wspólne ręczniki czy obuwie, stanowią idealne środowisko do jego rozwoju i rozprzestrzeniania. Wilgotne i ciepłe środowisko sprzyja przeżywalności wirusa, dlatego tak często obserwujemy kurzajki na stopach, które są narażone na pot i ciepło w obuwiu.
Szczególne ryzyko zakażenia istnieje w przypadku drobnych uszkodzeń skóry. Nawet niewielkie skaleczenia, otarcia, zadrapania czy pęknięcia naskórka stanowią „wrota” dla wirusa. Dlatego osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, są bardziej narażone na infekcje HPV. Wirus może również wniknąć przez zmiękczony przez wodę naskórek, co tłumaczy, dlaczego często dochodzi do zakażeń w środowisku wodnym.
Warto również wspomnieć o możliwości autoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną. Jeśli osoba ma kurzajkę na przykład na dłoni i nieświadomie dotknie nią innej części ciała, może tam dojść do powstania nowej zmiany. Podobnie, drapanie istniejącej kurzajki może spowodować rozprzestrzenienie się wirusa na okoliczne obszary.
Szczególną grupą, która jest bardziej narażona na zakażenie, są dzieci. Ich układ odpornościowy wciąż się rozwija, a ponadto często bawią się w miejscach, gdzie ryzyko kontaktu z wirusem jest większe, np. na placach zabaw czy w piaskownicach. Należy również pamiętać, że po wyleczeniu jednej kurzajki, organizm nie nabywa trwałej odporności na wszystkie typy wirusa HPV. Możliwe jest ponowne zakażenie tym samym lub innym szczepem wirusa.
Czynniki sprzyjające powstawaniu kurzajek na różnych częściach ciała
Poznanie przyczyn powstawania kurzajek to pierwszy krok do ich profilaktyki. Od czego robią się kurzajki, zależne jest nie tylko od samego wirusa, ale również od wielu indywidualnych czynników, które osłabiają naturalne mechanizmy obronne organizmu lub tworzą dogodne warunki do infekcji. Zrozumienie tych czynników pozwala na bardziej świadome podejście do higieny i zdrowia.
Osłabiona odporność jest głównym winowajcą. Gdy układ immunologiczny nie działa sprawnie, wirus HPV ma ułatwione zadanie. Stres, brak snu, nieodpowiednia dieta bogata w przetworzoną żywność i uboga w witaminy oraz minerały, a także przebyte choroby mogą znacząco obniżyć zdolność organizmu do walki z infekcjami. Długotrwałe przyjmowanie pewnych leków, zwłaszcza tych immunosupresyjnych (stosowanych np. po przeszczepach organów), również zwiększa ryzyko rozwoju brodawek.
Wilgotne i ciepłe środowisko sprzyja rozwojowi wirusa. Dlatego kurzajki często pojawiają się na stopach, które w zamkniętym obuwiu są narażone na pot. Baseny, sauny, przebieralnie, a także wilgotne pomieszczenia w domu (np. łazienka) to miejsca, gdzie wirus może przetrwać i łatwo się rozprzestrzeniać. Osoby, które często korzystają z takich miejsc, powinny zachować szczególną ostrożność.
Uszkodzenia skóry, nawet te najmniejsze, stanowią otwartą drogę dla wirusa. Zadrapania, skaleczenia, otarcia, ukąszenia owadów, a także suchość skóry i jej pękanie (np. na piętach) ułatwiają wirusowi wnikanie do organizmu. Dlatego ważne jest, aby dbać o kondycję skóry, nawilżać ją i chronić przed urazami.
Częsty kontakt z osobami zakażonymi lub z przedmiotami, które mogą być nosicielami wirusa, również zwiększa ryzyko. W miejscach publicznych, takich jak szkoły, przedszkola, siłownie czy miejsca pracy, gdzie ludzie mają ze sobą bliski kontakt, wirus może się łatwo rozprzestrzeniać. Dzieci, ze względu na swoją aktywność i często mniejszą świadomość higieny, są szczególnie narażone.
W przypadku kurzajek, które pojawiają się na dłoniach i palcach, często związane jest to z nawykiem obgryzania paznokci lub skórek. W ten sposób wirus przenoszony jest z powierzchni skóry na błony śluzowe, co ułatwia jego zagnieżdżenie. Podobnie drapanie istniejących kurzajek może prowadzić do przeniesienia wirusa na inne partie ciała. Warto również pamiętać, że niektóre typy HPV przenoszą się drogą płciową, prowadząc do powstania kłykcin kończystych, które są szczególnym rodzajem brodawek.
Jakie są najczęstsze rodzaje kurzajek i ich specyficzne lokalizacje
Kurzajki to zbiorcza nazwa dla zmian skórnych wywoływanych przez różne typy wirusa brodawczaka ludzkiego (HPV). Od czego robią się kurzajki danego typu, często zależy od specyfiki szczepu wirusa i miejsca, w którym wirus znalazł dogodne warunki do rozwoju. Różnorodność ta sprawia, że kurzajki mogą przybierać różne formy i lokalizować się w nieoczekiwanych miejscach.
Najbardziej powszechnym rodzajem są **kurzajki zwykłe (verruca vulgaris)**. Zazwyczaj pojawiają się na palcach, dłoniach, łokciach i kolanach. Charakteryzują się twardą, szorstką powierzchnią, często z widocznymi czarnymi kropeczkami. Mogą być pojedyncze lub tworzyć skupiska, zwane brodawkami mozaikowymi. Ich wygląd jest często opisywany jako przypominający kalafior.
Innym częstym typem są **kurzajki podeszwowe (verruca plantaris)**. Jak sama nazwa wskazuje, występują na podeszwach stóp, zwłaszcza w miejscach narażonych na ucisk, takich jak pięty czy przodostopie. Ze względu na nacisk podczas chodzenia, często są spłaszczone i bolesne, a ich powierzchnia może być pokryta zrogowaciałym naskórkiem, co utrudnia ich rozpoznanie i odróżnienie od odcisków. Czarne punkciki są często mniej widoczne.
**Kurzajki płaskie (verruca plana)** są zazwyczaj mniejsze i bardziej płaskie niż kurzajki zwykłe. Mogą pojawiać się na twarzy, grzbietach dłoni i nadgarstkach. Często występują w większej liczbie, tworząc linie lub skupiska, co jest wynikiem autoinokulacji (przenoszenia wirusa przez drapanie). Mają gładką powierzchnię i mogą być lekko wyniesione ponad poziom skóry, przybierając kolor skóry lub lekko brązowy odcień.
**Kurzajki nitkowate (verruca filiformis)** są długimi, cienkimi naroślami, które najczęściej pojawiają się na twarzy, zwłaszcza wokół ust, nosa i oczu. Są one zazwyczaj łagodniejsze i łatwiejsze do usunięcia niż inne typy brodawek. Występują często w pobliżu błon śluzowych.
Istnieją również **brodawki łokciowe i kolanowe**, które są często wynikiem kontaktu skóry z zakażonymi powierzchniami lub bezpośredniego dotknięcia wirusa, a także **brodawki okołopaznokciowe**, które mogą powodować ból i utrudniać wzrost paznokcia.
Warto podkreślić, że choć większość kurzajek jest łagodna, niektóre typy wirusa HPV mogą prowadzić do powstania brodawek płciowych (kłykcin kończystych) w okolicach narządów płciowych i odbytu. Te zmiany wymagają szczególnej uwagi medycznej ze względu na potencjalne powikłania, w tym ryzyko rozwoju nowotworów.
Zapobieganie powstawaniu kurzajek i utrzymanie zdrowej skóry
Skuteczne zapobieganie kurzajkom wymaga świadomego podejścia do higieny i dbania o ogólną kondycję organizmu. Zrozumienie, od czego robią się kurzajki, pozwala na wdrożenie odpowiednich działań profilaktycznych, które minimalizują ryzyko zakażenia i rozwoju zmian skórnych.
Podstawą profilaktyki jest unikanie kontaktu z wirusem HPV. W miejscach publicznych, takich jak baseny, sauny, siłownie, a także w hotelach i hostelach, zawsze warto korzystać z własnego obuwia. Należy unikać chodzenia boso po wilgotnych, wspólnych powierzchniach. Regularne mycie rąk, zwłaszcza po kontakcie z potencjalnie zanieczyszczonymi przedmiotami, również jest kluczowe.
Dbanie o higienę osobistą to podstawa. Należy unikać dzielenia się ręcznikami, golarkami, pilnikami do paznokci czy innymi przedmiotami osobistego użytku. W przypadku osób ze skłonnością do pocenia się stóp, warto stosować antyperspiranty do stóp i nosić przewiewne obuwie wykonane z naturalnych materiałów. Regularna zmiana skarpet i dbanie o suchość stóp pomagają zapobiegać rozwojowi kurzajek podeszwowych.
Wzmacnianie układu odpornościowego jest równie ważne. Zdrowa, zbilansowana dieta bogata w warzywa, owoce, pełnoziarniste produkty i chude białko dostarcza organizmowi niezbędnych witamin i minerałów. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu wspierają prawidłowe funkcjonowanie układu immunologicznego. W razie potrzeby można rozważyć suplementację witamin, np. witaminy C czy cynku, po konsultacji z lekarzem lub farmaceutą.
Ochrona skóry przed uszkodzeniami jest kolejnym ważnym aspektem. Należy unikać drapania i zadrapywania skóry, zwłaszcza jeśli mamy już istniejące kurzajki. W przypadku drobnych skaleczeń czy otarć, należy je odpowiednio oczyścić i zabezpieczyć. Osoby z problemami skórnymi, takimi jak suchość czy egzema, powinny stosować odpowiednie kremy nawilżające, aby utrzymać skórę w dobrej kondycji i zapobiec jej pękaniu.
Warto również pamiętać o tym, że nawet po skutecznym wyleczeniu kurzajki, istnieje ryzyko ponownego zakażenia. Dlatego zasady profilaktyki powinny być stosowane regularnie. W przypadku wątpliwości co do rodzaju zmiany skórnej lub gdy kurzajki są bolesne, szybko się rozprzestrzeniają lub budzą niepokój, zawsze należy skonsultować się z lekarzem dermatologiem.
Kiedy warto udać się do lekarza w przypadku pojawienia się kurzajki
Chociaż większość kurzajek jest niegroźna i można sobie z nimi poradzić domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza jest absolutnie wskazana. Zrozumienie, od czego robią się kurzajki, jest ważne, ale równie kluczowe jest wiedzieć, kiedy profesjonalna pomoc medyczna jest niezbędna. Lekarz dermatolog jest w stanie postawić prawidłową diagnozę i dobrać najskuteczniejszą metodę leczenia.
Jeśli kurzajka jest bardzo bolesna, szczególnie dotyczy to kurzajek podeszwowych, które utrudniają chodzenie, należy skonsultować się z lekarzem. Ból może świadczyć o głębszym wrastaniu zmiany w skórę lub o jej podrażnieniu. Lekarz będzie w stanie ocenić stopień zaawansowania problemu i zaproponować odpowiednie leczenie, które przyniesie ulgę.
Kiedy kurzajka szybko rośnie, zmienia kolor, krwawi lub wydaje się być inna niż typowe brodawki, warto to skonsultować. Chociaż większość zmian wywoływanych przez HPV jest łagodna, w rzadkich przypadkach mogą one ewoluować w zmiany przednowotworowe lub nowotworowe, zwłaszcza jeśli są związane z określonymi typami wirusa. Wczesna diagnoza jest kluczowa dla skutecznego leczenia.
Jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych, odbytu, na błonach śluzowych lub na twarzy, zawsze wymagają one konsultacji lekarskiej. W tych przypadkach mogą być wywoływane przez inne typy wirusa HPV, które wymagają specyficznego leczenia i mogą mieć inne implikacje zdrowotne. Szczególnie brodawki płciowe wymagają profesjonalnego podejścia.
Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub infekcji wirusem HIV, powinny skonsultować się z lekarzem przy pierwszych objawach kurzajek. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i mogą stanowić większe ryzyko powikłań.
W przypadku, gdy domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub gdy kurzajki nawracają mimo prób pozbycia się ich, warto zasięgnąć porady specjalisty. Lekarz może zastosować inne, bardziej zaawansowane metody leczenia, takie jak krioterapię, elektrokoagulacja, laseroterapia czy miejscowe aplikacje silniejszych środków farmakologicznych.
Wreszcie, jeśli masz jakiekolwiek wątpliwości co do charakteru zmiany skórnej, albo po prostu czujesz się zaniepokojony, zawsze lepiej jest skonsultować się z lekarzem dermatologiem. Lepiej dmuchać na zimne i upewnić się, że mamy do czynienia z łagodną zmianą, niż zignorować potencjalnie poważniejszy problem.