Aktualizacja 27 lutego 2026
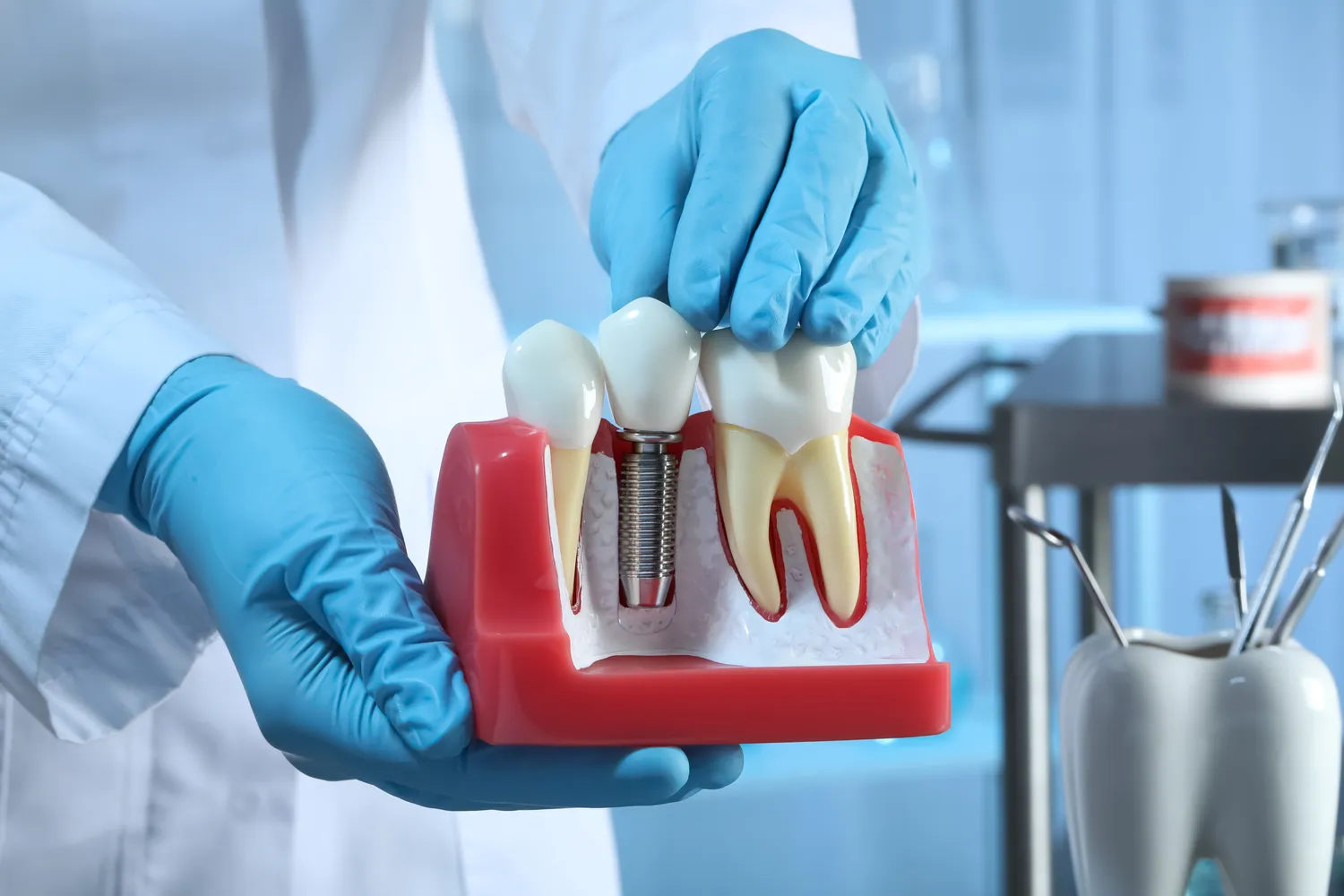
Implanty stomatologiczne stanowią rewolucyjne rozwiązanie w dziedzinie protetyki, pozwalając na skuteczne uzupełnienie braków w uzębieniu i przywrócenie pełnej funkcjonalności oraz estetyki uśmiechu. Procedura wszczepienia implantu, choć zazwyczaj bezpieczna i z wysokim odsetkiem powodzenia, nie jest jednak pozbawiona pewnych ograniczeń. Istnieje szereg sytuacji klinicznych, w których wykonanie zabiegu implantacji może być ryzykowne lub wręcz niemożliwe. Zrozumienie tych przeciwwskazań jest kluczowe dla każdego pacjenta rozważającego taką formę leczenia, ponieważ pozwala na świadome podjęcie decyzji i uniknięcie potencjalnych komplikacji.
Celem niniejszego artykułu jest szczegółowe omówienie wszelkich czynników, które mogą stanowić przeszkodę w przeprowadzeniu procedury implantacji. Skupimy się na rozróżnieniu między przeciwwskazaniami bezwzględnymi, które definitywnie uniemożliwiają zabieg, a przeciwwskazaniami względnymi, które wymagają specjalnego podejścia, modyfikacji planu leczenia lub poprawy stanu zdrowia pacjenta przed jego rozpoczęciem. Wnikliwa analiza tych aspektów pomoże pacjentom w odpowiednim przygotowaniu się do konsultacji ze stomatologiem, a także pozwoli rozwiać ewentualne wątpliwości dotyczące kwalifikacji do tego zaawansowanego typu leczenia protetycznego. Zdrowie i bezpieczeństwo pacjenta są priorytetem, dlatego dokładne rozpoznanie wszelkich potencjalnych ryzyk jest nieodłącznym elementem sukcesu terapeutycznego.
Ważne jest, aby podkreślić, że każdy przypadek jest indywidualny, a decyzja o przeprowadzeniu implantacji powinna być podejmowana w ścisłej współpracy z doświadczonym lekarzem stomatologiem, który po przeprowadzeniu szczegółowego wywiadu medycznego, badania klinicznego oraz analizy badań dodatkowych, będzie w stanie ocenić rzeczywiste ryzyko i korzyści płynące z zabiegu. Właściwa kwalifikacja jest fundamentem bezpiecznego i satysfakcjonującego leczenia implantologicznego.
Choroby ogólnoustrojowe a implanty stomatologiczne przeciwwskazania
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w procesie gojenia się tkanek po zabiegu implantacji stomatologicznej. Niektóre choroby przewlekłe mogą znacząco wpływać na zdolność organizmu do regeneracji, zwiększając ryzyko powikłań, takich jak infekcje, nieprawidłowe zrastanie się kości z implantem (osteointegracja) czy jego odrzucenie. Dlatego też, dokładna ocena stanu zdrowia pacjenta jest absolutnie niezbędna przed podjęciem decyzji o wszczepieniu implantów. W przypadku pacjentów cierpiących na niektóre schorzenia, implanty stomatologiczne mogą stanowić przeciwwskazanie bezwzględne lub względne, wymagające konsultacji ze specjalistą danej dziedziny medycyny.
Szczególną ostrożność należy zachować u pacjentów z niekontrolowaną cukrzycą. Wartości glikemii powyżej 150-180 mg/dl mogą znacznie utrudniać proces gojenia ran i zwiększać podatność na infekcje, co negatywnie wpływa na sukces osteointegracji. Pacjenci z cukrzycą powinni być pod stałą opieką diabetologa, a poziom cukru we krwi musi być stabilny i utrzymywany w zalecanych normach. Podobnie, choroby sercowo-naczyniowe, takie jak niewydolność serca, przebyty zawał serca czy nadciśnienie tętnicze, wymagają konsultacji kardiologicznej i stabilizacji stanu pacjenta przed zabiegiem. U osób przyjmujących leki przeciwzakrzepowe, konieczne jest ustalenie z lekarzem prowadzącym optymalnego protokołu postępowania, aby zminimalizować ryzyko krwawienia podczas i po zabiegu.
Nie można również zapomnieć o chorobach autoimmunologicznych, takich jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy. Te schorzenia mogą wpływać na procesy zapalne w organizmie i osłabiać układ odpornościowy, co może komplikować proces gojenia. Pacjenci po przebytych nowotworach, zwłaszcza w obrębie głowy i szyi, lub poddawani radioterapii w tym rejonie, również wymagają szczegółowej oceny. Uszkodzenie tkanek i naczyń krwionośnych spowodowane leczeniem onkologicznym może ograniczać zdolność do gojenia i przyjmowania implantów. W takich przypadkach niezbędna jest ścisła współpraca z onkologiem i radioterapeutą.
W przypadku pacjentów ze schorzeniami endokrynologicznymi, takimi jak nadczynność lub niedoczynność tarczycy, kluczowe jest uzyskanie prawidłowej równowagi hormonalnej przed planowanym zabiegiem. Zaburzenia metaboliczne mogą wpływać na tempo regeneracji tkanek i ogólną odpowiedź organizmu na procedurę implantacji. Dlatego tak ważne jest, aby przed wszczepieniem implantów stomatologicznych wykonać kompleksowe badania i skonsultować się z lekarzem specjalistą, który oceni, czy istnieją implanty stomatologiczne przeciwwskazania wynikające z chorób ogólnoustrojowych.
Problemy z higieną jamy ustnej jako implanty stomatologiczne przeciwwskazania
Niewłaściwa higiena jamy ustnej stanowi jedno z najczęstszych i jednocześnie najbardziej znaczących czynników ryzyka niepowodzenia leczenia implantologicznego. Gromadząca się płytka bakteryjna i kamień nazębny są główną przyczyną stanów zapalnych dziąseł (zapalenie dziąseł) oraz przyzębia (zapalenie przyzębia), które mogą szybko przenieść się na tkanki otaczające wszczepiony implant. Prowadzi to do rozwoju peri-implantitis, czyli stanu zapalnego obejmującego tkanki wokół implantu, który w zaawansowanym stadium może skutkować utratą kości i samego implantu. Dlatego też, przed przystąpieniem do zabiegu implantacji, absolutnie kluczowe jest osiągnięcie i utrzymanie optymalnego poziomu higieny jamy ustnej.
Lekarz stomatolog podczas konsultacji kwalifikacyjnej oceni stan higieny pacjenta. Jeśli zostanie stwierdzona niewystarczająca higiena, pacjent zostanie poinstruowany o prawidłowych technikach szczotkowania zębów i nitkowania, a także otrzyma zalecenia dotyczące stosowania płynów do płukania jamy ustnej oraz profesjonalnych zabiegów higienizacyjnych, takich jak skaling i piaskowanie. Może być również konieczne przeprowadzenie leczenia chorób przyzębia, jeśli takie występują, aby wyeliminować źródło infekcji bakteryjnej. Dopiero po wykazaniu przez pacjenta zdolności do samodzielnego utrzymania wysokiej higieny jamy ustnej, można rozważyć przeprowadzenie zabiegu implantacji.
Należy pamiętać, że nawet po skutecznym wszczepieniu implantu, regularne i dokładne dbanie o higienę jest warunkiem długoterminowego sukcesu. Brak odpowiedniej pielęgnacji może doprowadzić do problemów nawet w przypadku idealnie wykonanego zabiegu i doskonałej osteointegracji. Pacjenci powinni być świadomi, że implanty, choć sztuczne, wymagają równie troskliwej opieki, jak naturalne zęby, a nawet większej, ze względu na ich specyficzną budowę i brak naturalnych mechanizmów obronnych, jakie posiadają zęby żywe.
Warto podkreślić, że w niektórych przypadkach, szczególnie u pacjentów z ograniczoną zdolnością manualną lub cierpiących na choroby neurologiczne, które utrudniają samodzielne utrzymanie higieny, może być konieczne zastosowanie specjalistycznych narzędzi higienicznych lub regularne wizyty kontrolne u higienistki stomatologicznej. Ocena możliwości pacjenta w zakresie codziennej pielęgnacji jest integralną częścią procesu kwalifikacji do implantacji, a ignorowanie tego aspektu może prowadzić do poważnych komplikacji w przyszłości, stanowiąc istotne implanty stomatologiczne przeciwwskazania wynikające z zaniedbań.
Palenie tytoniu jako istotne implanty stomatologiczne przeciwwskazania
Palenie tytoniu jest jednym z najbardziej znaczących i powszechnie uznanych czynników ryzyka niepowodzenia leczenia implantologicznego. Nikotyna i inne substancje chemiczne zawarte w dymie tytoniowym mają wielorakie negatywne skutki dla organizmu, które bezpośrednio wpływają na proces gojenia się tkanek, krążenie krwi oraz zdolność do walki z infekcjami. W kontekście implantacji stomatologicznej, palenie tytoniu może prowadzić do poważnych komplikacji, znacznie zwiększając prawdopodobieństwo utraty implantu. Dlatego też, wielu implantologów uznaje palenie za względne lub nawet bezwzględne przeciwwskazanie do zabiegu.
Pierwszym i kluczowym negatywnym wpływem palenia jest jego działanie wazokonstrykcyjne. Nikotyna powoduje zwężenie naczyń krwionośnych, co prowadzi do ograniczenia przepływu krwi do tkanek przyzębia i kości szczęki lub żuchwy. Lepsze ukrwienie jest niezbędne do dostarczenia tlenu, składników odżywczych oraz komórek odpornościowych do miejsca wszczepienia implantu, co jest kluczowe dla prawidłowego procesu osteointegracji – zrostu implantu z kością. Ograniczony dopływ krwi spowalnia gojenie, zwiększa ryzyko martwicy tkanek i utrudnia integrację implantu z kością.
Drugim istotnym problemem jest osłabienie układu odpornościowego palaczy. Substancje toksyczne zawarte w dymie tytoniowym upośledzają funkcję komórek odpornościowych, czyniąc organizm bardziej podatnym na infekcje. Jama ustna palacza jest środowiskiem bogatszym w bakterie patogenne, a osłabiona odporność sprawia, że organizm ma trudności z ich zwalczaniem. Prowadzi to do zwiększonego ryzyka infekcji w miejscu wszczepienia implantu oraz rozwoju peri-implantitis, które jest główną przyczyną utraty implantów u palaczy.
Dodatkowo, palenie tytoniu wpływa negatywnie na jakość tkanki kostnej. Badania sugerują, że palacze mogą mieć niższą gęstość mineralną kości, co może stanowić przeszkodę dla stabilnego osadzenia implantu. Dym tytoniowy może również wpływać na metabolizm komórek kostnych, utrudniając ich regenerację i przyrost. Wreszcie, palenie często wiąże się z gorszą higieną jamy ustnej, ponieważ palacze częściej cierpią na suchość w jamie ustnej, która sprzyja rozwojowi próchnicy i chorób przyzębia.
Z tych powodów, zdecydowana większość stomatologów zaleca palaczom zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem implantacji oraz utrzymanie abstynencji przez okres rekonwalescencji i po nim. Wielu lekarzy wymaga od pacjentów udokumentowania rzucenia palenia przed przystąpieniem do leczenia. Ignorowanie tego zalecenia może oznaczać, że mimo prawidłowo przeprowadzonego zabiegu, implant nie będzie w stanie się prawidłowo zintegrować z kością i zostanie utracony. Dlatego też, kwestia palenia tytoniu jest traktowana jako jedno z kluczowych implanty stomatologiczne przeciwwskazania, wymagające od pacjenta świadomej decyzji i zmiany nawyków.
Niektóre leki i ich wpływ na implanty stomatologiczne przeciwwskazania
Współczesna medycyna oferuje szerokie spektrum leków, które mogą być niezbędne do leczenia różnorodnych schorzeń. Jednakże, niektóre z nich, ze względu na swój mechanizm działania, mogą stanowić istotne implanty stomatologiczne przeciwwskazania, wpływając na proces gojenia, metabolizm kostny lub krzepliwość krwi. Z tego powodu, przed podjęciem decyzji o wszczepieniu implantów, kluczowe jest dokładne przeanalizowanie wszystkich przyjmowanych przez pacjenta farmaceutyków we współpracy z lekarzem stomatologiem oraz lekarzami prowadzącymi leczenie schorzeń ogólnych.
Jedną z grup leków, na które należy zwrócić szczególną uwagę, są bifosfoniany. Są one powszechnie stosowane w leczeniu osteoporozy i chorób nowotworowych przebiegających z przerzutami do kości. Bifosfoniany hamują resorpcję kości, czyli proces jej rozkładu, co jest korzystne w leczeniu chorób związanych z nadmierną utratą tkanki kostnej. Niestety, mechanizm ten może również negatywnie wpływać na proces osteointegracji implantu, utrudniając jego zrastanie się z kością. W przypadku pacjentów przyjmujących bifosfoniany, ryzyko rozwoju martwicy kości szczęki lub żuchwy (tzw. BRONJ – Bisphosphonate-Related Osteonecrosis of the Jaw) jest zwiększone, co stanowi poważne przeciwwskazanie do implantacji.
Inną grupą leków, która wymaga ostrożności, są kortykosteroidy. Długotrwałe przyjmowanie sterydów, zwłaszcza w wysokich dawkach, może prowadzić do osłabienia układu odpornościowego, zwiększonej podatności na infekcje oraz spowolnienia procesów gojenia. Wpływa to negatywnie na zdolność organizmu do regeneracji tkanek po zabiegu implantacji i może zwiększać ryzyko powikłań. W przypadku konieczności wszczepienia implantów u pacjentów przyjmujących kortykosteroidy, lekarz może zalecić tymczasowe zwiększenie dawki lub zastosowanie dodatkowych środków wspomagających gojenie, po konsultacji z lekarzem prowadzącym.
Leki immunosupresyjne, stosowane u pacjentów po transplantacjach narządów lub z chorobami autoimmunologicznymi, również mogą stanowić przeciwwskazanie. Osłabiają one naturalną odpowiedź immunologiczną organizmu, co zwiększa ryzyko infekcji i utrudnia prawidłowe gojenie. Wszczepienie implantu u takiej osoby wymaga bardzo starannego planowania i oceny ryzyka infekcji.
Należy również pamiętać o lekach wpływających na krzepliwość krwi, takich jak warfaryna czy nowe doustne antykoagulanty (NOAC). Chociaż ich stosowanie nie jest bezwzględnym przeciwwskazaniem, wymaga ścisłej współpracy z lekarzem prowadzącym terapię antykoagulacyjną. Konieczne jest ustalenie optymalnego czasu przerwy w przyjmowaniu leku lub modyfikacji dawki, aby zminimalizować ryzyko krwawienia podczas i po zabiegu, jednocześnie zapewniając pacjentowi bezpieczeństwo kardiologiczne. W niektórych przypadkach, lekarz może zalecić czasowe przejście na heparynę drobnocząsteczkową.
Zawsze informuj swojego stomatologa o wszystkich przyjmowanych lekach, suplementach diety i preparatach ziołowych. Tylko pełna wiedza na temat stanu zdrowia pacjenta pozwoli na rzetelną ocenę potencjalnych implanty stomatologiczne przeciwwskazania związane z farmakoterapią i podjęcie najbezpieczniejszej decyzji o dalszym postępowaniu.
Nieprawidłowości w budowie i stanie kości jako implanty stomatologiczne przeciwwskazania
Podstawowym warunkiem udanej implantacji stomatologicznej jest odpowiednia ilość i jakość tkanki kostnej w miejscu planowanego zabiegu. Kość szczęki lub żuchwy stanowi naturalne rusztowanie dla implantu, zapewniając mu stabilność pierwotną i umożliwiając proces osteointegracji. Wszelkie nieprawidłowości dotyczące budowy anatomicznej, gęstości lub struktury kości mogą stanowić poważne implanty stomatologiczne przeciwwskazania, wymagające dokładnej diagnostyki radiologicznej i często specjalistycznego podejścia.
Jednym z najczęstszych problemów jest niewystarczająca ilość tkanki kostnej. Może być ona spowodowana wieloletnim bezzębiem, co prowadzi do zaniku kości na skutek braku stymulacji przez naturalne korzenie zębów. Również choroby przyzębia, stany zapalne, urazy czy przebyte zabiegi chirurgiczne w obrębie jamy ustnej mogą skutkować znacznym ubytkiem kości. W takich sytuacjach, wszczepienie implantu o standardowej długości i szerokości może być niemożliwe bez wcześniejszego przeprowadzenia zabiegów regeneracyjnych kości, takich jak sterowana regeneracja tkanki kostnej (GBR) lub podniesienie dna zatoki szczękowej (sinus lift). Te procedury mają na celu odbudowę brakującej kości, co umożliwia późniejsze bezpieczne umieszczenie implantu.
Jakość kości również ma kluczowe znaczenie. Kość o obniżonej gęstości mineralnej, często występująca u osób starszych, pacjentów z osteoporozą lub po przebytej radioterapii, może nie zapewniać wystarczającego wsparcia dla implantu. W takich przypadkach, osteointegracja może przebiegać wolniej, a stabilność implantu może być zagrożona. Lekarz może zdecydować o zastosowaniu implantów o specjalnej konstrukcji, zwiększających powierzchnię kontaktu z kością, lub o wyborze krótszych implantów, jeśli pozwala na to sytuacja kliniczna. Czasami konieczne jest również zastosowanie terapii wspomagających, takich jak suplementacja witaminy D i wapnia.
Niektóre choroby kości, takie jak osteoporoza, choroba Pageta czy nowotwory kości, mogą stanowić bezwzględne przeciwwskazanie do implantacji. Te schorzenia wpływają na prawidłowy metabolizm tkanki kostnej, osłabiając jej strukturę i zdolność do regeneracji, co drastycznie zwiększa ryzyko niepowodzenia zabiegu i powikłań. W przypadku pacjentów z takimi schorzeniami, decyzja o implantacji powinna być podejmowana po wnikliwej konsultacji z lekarzem specjalistą od chorób kości i ortopedą.
Stan zapalny kości, taki jak osteomyelitis, jest kolejnym poważnym przeciwwskazaniem. Infekcja kości musi zostać całkowicie wyleczona przed rozważeniem jakichkolwiek procedur chirurgicznych w tym obszarze. Wszczepienie implantu w aktywnym stanie zapalnym niemal gwarantuje jego utratę i może prowadzić do rozprzestrzenienia się infekcji.
Dokładna ocena stanu kości przy użyciu zaawansowanych technik diagnostycznych, takich jak tomografia komputerowa wiązki stożkowej (CBCT), jest kluczowa dla zaplanowania bezpiecznego i skutecznego leczenia implantologicznego. Pozwala ona na precyzyjne określenie wymiarów kości, jej gęstości oraz identyfikację ewentualnych nieprawidłowości, które mogą stanowić implanty stomatologiczne przeciwwskazania.
Ciąża i okres karmienia piersią jako obostrzenia dla implantów
Chociaż ciąża i okres karmienia piersią nie są zazwyczaj bezwzględnymi przeciwwskazaniami do wszczepienia implantów stomatologicznych, wielu lekarzy zaleca odłożenie tego typu zabiegów do czasu zakończenia tych okresów. Decyzja o przeprowadzeniu implantacji w tym szczególnym czasie powinna być podejmowana indywidualnie, po dokładnej ocenie stanu zdrowia pacjentki i potencjalnych ryzyk, oraz po konsultacji z ginekologiem prowadzącym ciążę lub laktację. Priorytetem w tym okresie jest bezpieczeństwo matki i rozwijającego się dziecka.
Podczas ciąży organizm kobiety przechodzi liczne zmiany hormonalne i fizjologiczne, które mogą wpływać na proces gojenia i zwiększać podatność na niektóre dolegliwości. Na przykład, zmiany poziomu hormonów mogą prowadzić do obrzęku i krwawienia dziąseł (tzw. zapalenie dziąseł ciążowe), co może zwiększać ryzyko infekcji wokół implantu. Ponadto, stres związany z zabiegiem chirurgicznym i rekonwalescencją może być niekorzystny dla przebiegu ciąży. W pierwszym i trzecim trymestrze ciąży, kiedy ryzyko poronienia lub przedwczesnego porodu jest najwyższe, zdecydowanie zaleca się unikanie planowych zabiegów chirurgicznych, w tym implantacji.
Okres karmienia piersią również może wiązać się z pewnymi ograniczeniami. Chociaż sam proces karmienia nie stanowi przeciwwskazania, konieczne może być zastosowanie znieczulenia miejscowego lub leków przeciwbólowych. Należy wówczas skonsultować się z lekarzem, aby dobrać preparaty bezpieczne dla dziecka, które nie przenikają do mleka matki w znaczących ilościach. Ponadto, w okresie karmienia, podobnie jak w ciąży, priorytetem jest komfort i bezpieczeństwo matki, a stres związany z zabiegiem i rekonwalescencją może wpływać na jej samopoczucie.
W większości przypadków, jeśli planowana jest implantacja, a pacjentka jest w ciąży lub planuje ciążę, zaleca się odłożenie zabiegu do okresu poporodowego. Pozwala to na bezpieczne wykonanie procedury w optymalnych warunkach, bez ryzyka negatywnego wpływu na przebieg ciąży i rozwój dziecka. W nagłych przypadkach, gdy brak zęba stanowi poważny problem funkcjonalny lub estetyczny, lekarz stomatolog może rozważyć przeprowadzenie zabiegu po dokładnej analizie korzyści i ryzyka, przy ścisłej współpracy z ginekologiem.
Dlatego też, kluczowe jest szczere poinformowanie lekarza stomatologa o wszelkich planach związanych z ciążą lub aktualnym stanie, aby wspólnie podjąć najlepszą decyzj, uwzględniając wszelkie implanty stomatologiczne przeciwwskazania związane z tymi okresami. Bezpieczeństwo pacjentki i jej potomstwa jest zawsze najważniejsze.
Niewyrównane wady zgryzu i ich wpływ na implanty stomatologiczne przeciwwskazania
Wady zgryzu, obejmujące nieprawidłowe ustawienie zębów lub nieprawidłowe relacje między łukami zębowymi, mogą stanowić znaczące implanty stomatologiczne przeciwwskazania, jeśli nie zostaną odpowiednio skorygowane przed planowanym zabiegiem implantacji. Niewyrównany zgryz może prowadzić do nadmiernego obciążenia wszczepionych implantów, co z kolei może skutkować ich niestabilnością, problemami z osteointegracją, a nawet utratą. Precyzyjne rozłożenie sił żucia na wszystkie zęby, w tym implanty, jest kluczowe dla ich długoterminowego sukcesu.
Główne problemy związane z wadami zgryzu w kontekście implantacji to: nieprawidłowe kontakty okluzyjne, nadmierne siły działające na implanty, trudności w utrzymaniu higieny wokół implantów oraz potencjalne uszkodzenie struktur protetycznych. Na przykład, w przypadku zgryzu głębokiego, zęby przednie mogą nadmiernie obciążać implanty osadzone w tylnej części łuku zębowego. Z kolei w zgryzie otwartym, brakuje kontaktu między zębami przeciwstawnymi, co może prowadzić do koncentracji sił na pojedynczych zębach lub implantach, a także do trudności w gryzieniu i żuciu.
W przypadku pacjentów z poważnymi wadami zgryzu, często konieczne jest przeprowadzenie leczenia ortodontycznego przed implantacją. Celem terapii ortodontycznej jest skorygowanie ustawienia zębów, stworzenie odpowiedniej przestrzeni dla przyszłych implantów oraz zapewnienie prawidłowych relacji zgryzowych. Leczenie to może obejmować stosowanie aparatów stałych lub ruchomych, a czasami również procedury chirurgiczne wspomagające korektę zgryzu. Dopiero po zakończeniu leczenia ortodontycznego i ustabilizowaniu zgryzu, można przystąpić do planowania i wszczepienia implantów.
W niektórych przypadkach, nawet po leczeniu ortodontycznym, konieczne może być zastosowanie specjalnych rozwiązań protetycznych, które pomogą w odpowiednim rozłożeniu sił żucia na implanty. Może to obejmować projektowanie koron i mostów z uwzględnieniem specyfiki zgryzu pacjenta, a także stosowanie materiałów o odpowiedniej elastyczności. W leczeniu protetycznym pacjentów po terapii ortodontycznej kluczowe jest precyzyjne dopasowanie uzupełnień do nowego ustawienia zębów.
Należy również pamiętać o pacjentach z bruksizmem, czyli nieświadomym zaciskaniem lub zgrzytaniem zębami, zwłaszcza w nocy. Bruksizm generuje bardzo wysokie siły działające na zęby i implanty, które mogą prowadzić do ich uszkodzenia lub utraty. W przypadku bruksizmu, przed implantacją, konieczne jest zastosowanie terapii mającej na celu zredukowanie tego nawyku, na przykład poprzez noszenie szyny relaksacyjnej. Bez odpowiedniego zabezpieczenia implanty stomatologiczne mogą być narażone na nadmierne obciążenia, co stanowi istotne implanty stomatologiczne przeciwwskazania do zabiegu bez wcześniejszego wdrożenia środków zaradczych.
Ocena zgryzu i jego wpływu na planowane leczenie implantologiczne jest integralną częścią konsultacji stomatologicznej. Lekarz musi ocenić, czy istniejące wady zgryzu mogą stanowić ryzyko dla powodzenia implantacji i czy konieczne jest podjęcie działań korygujących.