Aktualizacja 2 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywołane przez wirus brodawczaka ludzkiego (HPV). Początkowe stadium ich rozwoju często bywa subtelne i łatwe do przeoczenia, co może opóźnić właściwe rozpoznanie i leczenie. Zrozumienie, jak wygląda początek kurzajki, jest kluczowe dla szybkiego zareagowania i zapobieżenia jej dalszemu rozprzestrzenianiu się. Wirus HPV, który jest przyczyną powstawania kurzajek, potrzebuje czasu, aby zainfekować komórki naskórka i wywołać widoczne zmiany.
Pierwsze symptomy zazwyczaj pojawiają się w miejscach, gdzie skóra jest najbardziej narażona na kontakt z wirusem, takich jak dłonie, palce, stopy, a także okolice twarzy i narządów płciowych. Początkowo można zaobserwować niewielkie, lekko uniesione grudki, które mogą być gładkie lub nieznacznie szorstkie w dotyku. Kolor nowej kurzajki często jest zbliżony do naturalnego koloru skóry lub nieco ciemniejszy, co utrudnia jej dostrzeżenie, zwłaszcza na początku.
Warto zwrócić uwagę na wszelkie niepokojące zmiany skórne, szczególnie te, które nie znikają samoistnie po kilku dniach. Czasem początkowa kurzajka może być mylona z innymi dolegliwościami skórnymi, takimi jak odciski, modzele czy nawet małe ranki. Kluczową różnicą jest często obecność drobnych, czarnych punkcików wewnątrz zmiany. Są to zatkane naczynia krwionośne, które stanowią charakterystyczny objaw kurzajki, choć na samym początku mogą być one bardzo słabo widoczne.
Zakażenie wirusem HPV może nastąpić poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zainfekowanymi przedmiotami, takimi jak ręczniki, obuwie czy powierzchnie wspólnego użytku, np. na basenie czy siłowni. Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do kilku miesięcy. Dlatego też, nawet jeśli nie pamiętamy bezpośredniego kontaktu z osobą zakażoną, pojawienie się kurzajki może być wynikiem infekcji sprzed dłuższego czasu.
W początkowej fazie kurzajka może nie powodować żadnych dolegliwości bólowych. Niektórzy mogą odczuwać lekki dyskomfort lub swędzenie w miejscu, gdzie wirus zaczął się rozwijać. To właśnie te subtelne sygnały, jeśli zostaną zauważone i zinterpretowane prawidłowo, pozwalają na szybkie podjęcie działań. Brak bólu na wczesnym etapie może prowadzić do bagatelizowania problemu, co niestety sprzyja rozwojowi i namnażaniu się zmian.
Jakie czynniki wpływają na rozwój początkowej kurzajki
Rozwój początkowej kurzajki jest procesem złożonym, na który wpływa wiele czynników, zarówno związanych z samym wirusem HPV, jak i z kondycją organizmu gospodarza. Zrozumienie tych mechanizmów pozwala lepiej ocenić ryzyko infekcji i skuteczniej zapobiegać powstawaniu niechcianych zmian skórnych. Kluczową rolę odgrywa tutaj odporność immunologiczna człowieka, która decyduje o tym, czy wirus będzie mógł się skutecznie namnażać i wywołać widoczne objawy.
Osłabienie układu odpornościowego jest jednym z głównych czynników sprzyjających rozwojowi kurzajek. Dzieje się tak między innymi w okresach zwiększonego stresu, niedoboru snu, nieprawidłowej diety czy podczas chorób. Osoby cierpiące na choroby przewlekłe, które wpływają na funkcjonowanie systemu immunologicznego, takie jak cukrzyca czy HIV, są bardziej podatne na infekcje HPV. Również wiek odgrywa pewną rolę – dzieci i osoby starsze często mają słabszą odporność, co zwiększa ryzyko rozwoju kurzajek.
Stan skóry ma również znaczenie. Uszkodzenia naskórka, takie jak drobne skaleczenia, zadrapania, pęknięcia skóry czy otarcia, stanowią bramę dla wirusa HPV. W miejscach, gdzie bariera ochronna skóry jest naruszona, wirus łatwiej wnika do komórek i rozpoczyna proces infekcji. Dlatego też osoby, których praca lub hobby wiąże się z częstym narażeniem skóry na urazy, są bardziej narażone na zakażenie. Dotyczy to na przykład osób pracujących w ogrodnictwie, budownictwie czy sportowców.
Wilgotne środowisko sprzyja przetrwaniu i namnażaniu się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie, przebieralnie czy siłownie są częstymi ogniskami zakażeń. Wirus może przetrwać na mokrych powierzchniach, a nawet w wodzie. Noszenie nieoddychającego obuwia, które powoduje nadmierne pocenie się stóp, również tworzy idealne warunki do rozwoju kurzajek, szczególnie tych zlokalizowanych na stopach (kurzajki podeszwowe).
Częste dotykanie powierzchni, które mogły mieć kontakt z wirusem, a następnie dotykanie własnej skóry, zwłaszcza w miejscach z uszkodzeniami naskórka, zwiększa ryzyko przeniesienia wirusa. Dzieci, które naturalnie są bardziej skłonne do eksploracji świata poprzez dotyk i często mają kontakt z różnymi powierzchniami, są również bardziej podatne na zakażenie. Dodatkowo, przenoszenie wirusa z jednej części ciała na drugą (autoinokulacja) poprzez drapanie lub dotykanie istniejącej kurzajki może prowadzić do powstawania nowych zmian.
Jakie są typowe lokalizacje początku kurzajki na ciele
Kurzajki mogą pojawić się praktycznie w każdej części ciała, gdzie doszło do kontaktu wirusa HPV z naskórkiem. Jednakże istnieją pewne lokalizacje, które są bardziej predysponowane do ich rozwoju ze względu na specyficzne warunki panujące na skórze lub częstotliwość ekspozycji na czynniki zakaźne. Zrozumienie tych typowych miejsc może pomóc w szybszym rozpoznaniu wczesnych zmian. Początek kurzajki na dłoniach i palcach jest niezwykle częsty.
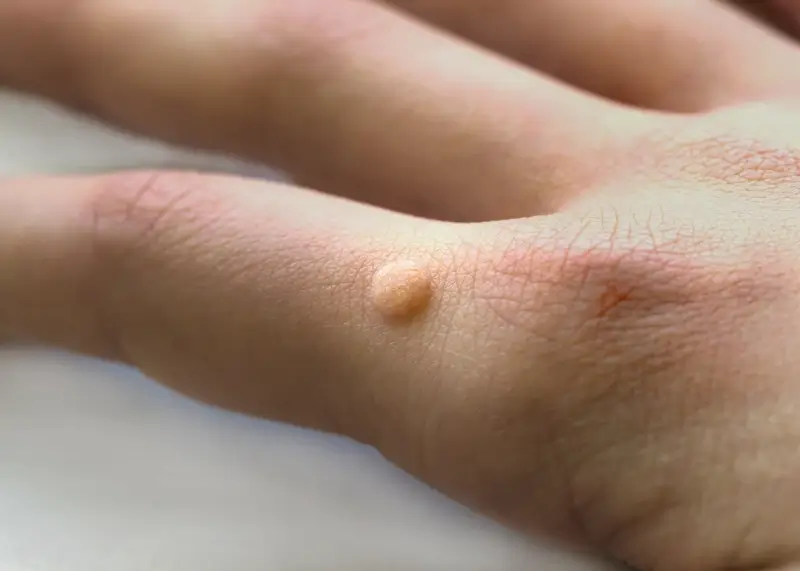
Dłonie i palce są jednymi z najczęściej dotykanych części ciała, co sprawia, że są one pierwszym celem dla wirusa HPV. Powierzchnia dłoni, zwłaszcza wewnętrzna, oraz palce, w tym okolice paznokci, są miejscami, gdzie skóra jest stosunkowo cienka i często narażona na mikrourazy. Kurzajki na dłoniach mogą przyjmować różne formy – od małych, płaskich grudek po bardziej wypukłe, brodawkowate zmiany. Często rozwijają się na opuszkach palców, między palcami, a także na grzbietach dłoni.
Stopy, podobnie jak dłonie, są miejscem bardzo częstego występowania kurzajek, zwłaszcza tzw. kurzajek podeszwowych. Chodzenie boso w miejscach publicznych, takich jak baseny, siłownie, szatnie czy ogólnodostępne prysznice, znacząco zwiększa ryzyko zakażenia. Wilgotne i ciepłe środowisko stóp, często potęgowane przez noszenie nieprzewiewnego obuwia, sprzyja rozwojowi wirusa. Początkowa kurzajka na stopie może być początkowo płaska i łatwo pomylona z odciskiem czy modzelem, ze względu na nacisk wywierany przez obuwie.
Twarz, a szczególnie okolice nosa, ust, brody i czoła, również mogą być miejscem rozwoju kurzajek. Wirus może zostać przeniesiony na twarz poprzez dotykanie zainfekowanych powierzchni, a następnie przetarcie skóry twarzy. Szczególnie narażone są dzieci, które często mają zwyczaj dotykania swojej twarzy. Kurzajki na twarzy mogą być bardziej uciążliwe ze względów estetycznych i mogą wymagać specjalistycznego podejścia do leczenia.
Łokcie i kolana to kolejne miejsca, gdzie skóra jest narażona na tarcie i urazy, co ułatwia wniknięcie wirusa. Choć rzadziej niż na dłoniach czy stopach, kurzajki mogą pojawić się na tych obszarach, zwłaszcza u dzieci, które często się drapią i upadają. Mogą one przyjmować formę małych, szorstkich grudek.
Należy również wspomnieć o możliwości pojawienia się kurzajek w okolicach narządów płciowych (tzw. kłykciny kończyste). Są one wywoływane przez specyficzne typy wirusa HPV i przenoszone drogą płciową. W tym przypadku, początkowe zmiany mogą mieć postać małych, różowych lub cielistych grudek, które mogą zlewać się w większe skupiska. Są to zmiany wymagające pilnej konsultacji lekarskiej i specjalistycznego leczenia.
Jak rozpoznać pierwsze oznaki kurzajki na dłoniach
Dłonie to jedno z najczęstszych miejsc, gdzie pojawiają się kurzajki, co jest związane z intensywnym kontaktem z otoczeniem. Początkowe oznaki mogą być subtelne, ale zwrócenie uwagi na pewne szczegóły pozwala na ich wczesne rozpoznanie. Zrozumienie, jak wygląda początek kurzajki na dłoniach, jest kluczowe dla szybkiego wdrożenia leczenia i zapobiegania rozprzestrzenianiu się infekcji wirusowej. Często pierwsze zmiany pojawiają się na grzbietach palców lub w okolicach paznokci.
Pierwszym widocznym objawem może być niewielka, lekko wypukła grudka, która początkowo może mieć kolor zbliżony do naturalnego odcienia skóry lub być nieco ciemniejsza. Na tym etapie zmiana może być gładka lub mieć minimalnie chropowatą powierzchnię. Warto regularnie oglądać swoje dłonie, zwłaszcza jeśli zauważymy pojawienie się jakichkolwiek nowych, niepokojących zmian skórnych. Często początkowa kurzajka jest mała i niepozorna, dlatego łatwo ją przeoczyć.
Charakterystycznym, choć nie zawsze widocznym od razu objawem, jest obecność drobnych, czarnych punkcików wewnątrz zmiany. Są to zatkane naczynia krwionośne, które dostarczają wirusowi substancji odżywczych. Na samym początku rozwoju kurzajki punkciki te mogą być bardzo małe i dyskretne, ale wraz z postępem infekcji stają się bardziej widoczne. Czasem, aby je dostrzec, konieczne może być przyjrzenie się zmianie pod dobrym światłem lub użycie lupy.
Powierzchnia początkowej kurzajki na dłoniach często staje się z czasem coraz bardziej szorstka i nierówna. Może przypominać wyglądem kalafiora w miniaturze. Skóra w tym miejscu może być sucha i łuszcząca się. W przeciwieństwie do odcisków, które zazwyczaj mają gładką, błyszczącą powierzchnię i są bardziej bolesne przy ucisku, kurzajki często mają bardziej nieregularną strukturę i mogą być bardziej wrażliwe na dotyk lub drapanie.
Warto zwrócić uwagę na ewentualne towarzyszące objawy, choć na wczesnym etapie kurzajki rzadko dają o sobie znać bólem. Niektórzy mogą odczuwać lekkie swędzenie lub mrowienie w miejscu pojawienia się zmiany. Jeśli zauważymy, że grudka nie znika samoistnie, a wręcz przeciwnie – powoli rośnie lub pojawiają się obok niej kolejne zmiany, jest to silny sygnał, że mamy do czynienia z kurzajką. Szczególną uwagę należy zwrócić na zmiany pojawiające się w okolicy paznokci, które mogą być trudniejsze do leczenia.
Jedną z cech kurzajek, która odróżnia je od innych zmian skórnych, jest tendencja do tworzenia skupisk. Jedna początkowa kurzajka może z czasem dać początek wielu kolejnym, które rozprzestrzeniają się na sąsiednie obszary skóry. Jest to wynik tzw. autoinokulacji, czyli przenoszenia wirusa z jednej zmiany na drugą poprzez dotykanie lub drapanie. Dlatego tak ważne jest, aby nie lekceważyć nawet najmniejszych, pierwszych oznak.
Jakie są charakterystyczne cechy wczesnej kurzajki na stopach
Kurzajki na stopach, zwłaszcza te pojawiające się na podeszwach, stanowią częsty problem zdrowotny i estetyczny. Wczesne rozpoznanie tych zmian jest kluczowe, ponieważ często są one mylone z innymi dolegliwościami, takimi jak odciski czy modzele. Początek kurzajki na stopach może być trudny do zauważenia ze względu na nacisk obuwia i ciągłe obciążenie stóp. Zrozumienie ich specyficznych cech pozwala na szybszą interwencję.
Najczęściej na stopach pojawiają się tzw. kurzajki mozaikowe lub brodawki mozaikowe. Są to zmiany, które początkowo mogą wyglądać jak małe, płaskie, lekko wypukłe grudki. Ich kolor jest zazwyczaj cielisty, białawy lub lekko brązowawy. Ze względu na lokalizację na podeszwie stopy, pod wpływem nacisku, takie zmiany mogą być spłaszczone i wtapiać się w skórę, co utrudnia ich identyfikację. Zamiast typowej wypukłej formy, mogą przypominać małe, chropowate plamki.
Charakterystycznym objawem, podobnie jak w przypadku kurzajek na dłoniach, są drobne, czarne punkciki widoczne w obrębie zmiany. Są to zatkane naczynia krwionośne, które pod wpływem nacisku mogą być mniej widoczne, ale przy dokładnym oglądaniu, zwłaszcza po namoczeniu stopy, mogą stać się dostrzegalne. Czasem, aby je zobaczyć, konieczne jest delikatne zeskrobanie wierzchniej warstwy naskórka, co jednak powinno być wykonane ostrożnie i najlepiej przez specjalistę.
Powierzchnia wczesnej kurzajki na stopach jest zazwyczaj szorstka i nierówna, co odróżnia ją od gładkiej skóry wokół. W przeciwieństwie do odcisków, które często mają wyraźnie zaznaczone, jednolite centrum i mogą być bolesne przy ucisku w konkretnym punkcie, kurzajki są bardziej rozproszone i ich bolesność może być bardziej uogólniona, przypominając uczucie piasku pod stopą.
Zwrócenie uwagi na wszelkie zmiany w strukturze skóry stóp jest bardzo ważne. Jeśli zauważymy obszar o zmienionej fakturze, który nie znika, a wręcz przeciwnie – wydaje się powoli rozrastać lub pojawiają się wokół niego podobne zmiany, należy podejrzewać kurzajkę. Szczególnie niepokojące są zmiany pojawiające się w miejscach, gdzie skóra jest często wilgotna lub narażona na ucisk, jak np. poduszeczki palców stóp czy pięty.
Ważnym aspektem jest również świadomość, że kurzajki na stopach mogą być zakaźne. Wirus HPV może przenosić się na inne części ciała lub na inne osoby poprzez kontakt z zainfekowaną skórą lub przedmiotami. Dlatego też, nawet jeśli początkowa kurzajka nie powoduje silnego dyskomfortu, warto zadbać o jej leczenie, aby zapobiec dalszemu rozprzestrzenianiu się wirusa i uniknąć trudności w leczeniu zaawansowanych zmian.
Podsumowując, kluczowe cechy wczesnej kurzajki na stopach to:
- Mała, początkowo płaska lub lekko wypukła grudka.
- Kolor cielisty, białawy lub lekko brązowawy.
- Szorstka, nierówna powierzchnia.
- Możliwa obecność drobnych, czarnych punkcików (zatkanych naczyń krwionośnych).
- Brak wyraźnego, jednolitego centrum (w przeciwieństwie do odcisków).
- Tendencja do spłaszczania pod wpływem nacisku.
- Możliwe uczucie dyskomfortu przypominające obecność piasku pod stopą.
Jakie pytania zadawać lekarzowi o początek kurzajki
Kiedy podejrzewamy u siebie pojawienie się kurzajki, szczególnie jeśli jest to nasza pierwsza tego typu zmiana lub jeśli wywołuje ona niepokój, wizyta u lekarza jest dobrym rozwiązaniem. Zadanie odpowiednich pytań pomoże nam lepiej zrozumieć naturę problemu, możliwości leczenia i sposoby zapobiegania nawrotom. Właściwa komunikacja z lekarzem jest kluczowa dla skutecznego radzenia sobie z kurzajkami. Początek kurzajki może być mylący, dlatego warto skonsultować się ze specjalistą.
Pierwszą i najważniejszą kwestią jest potwierdzenie diagnozy. Warto zapytać lekarza: „Czy ta zmiana skórna na pewno jest kurzajką, czy może to coś innego?”. Lekarz, po obejrzeniu zmiany, będzie w stanie określić jej charakter i wykluczyć inne, potencjalnie groźniejsze schorzenia skórne. Pytanie to jest szczególnie istotne, gdy zmiana ma nietypowy wygląd lub lokalizację.
Kolejnym ważnym zagadnieniem jest przyczyna powstania kurzajki. Dobrym pytaniem będzie: „Jak mogło dojść do zakażenia wirusem HPV w moim przypadku?”. Lekarz może wyjaśnić, jakie czynniki mogły sprzyjać infekcji, na przykład kontakt z zakażoną powierzchnią, osłabienie odporności lub inne okoliczności. Poznanie potencjalnego źródła zakażenia pomaga w zrozumieniu, jak unikać podobnych sytuacji w przyszłości.
Należy również zapytać o sam proces rozwoju kurzajki: „Jak długo zazwyczaj rozwija się kurzajka od momentu zakażenia do pojawienia się widocznych objawów?”. Zrozumienie okresu inkubacji wirusa pozwala na lepsze osadzenie czasowe pojawienia się zmiany i świadomość, że infekcja mogła mieć miejsce znacznie wcześniej.
Kluczowe są pytania dotyczące metod leczenia. Warto zapytać: „Jakie są dostępne metody leczenia tej kurzajki i która z nich będzie najskuteczniejsza w moim przypadku?”. Lekarz przedstawi różne opcje, takie jak krioterapia, elektrokoagulacja, leczenie miejscowe preparatami chemicznymi, laseroterapia czy chirurgiczne usunięcie. Wybór metody zależy od wielkości, lokalizacji i liczby kurzajek, a także od indywidualnych predyspozycji pacjenta.
Nie mniej ważne są pytania dotyczące profilaktyki i zapobiegania nawrotom: „Jak mogę zapobiec pojawieniu się nowych kurzajek lub nawrotom istniejących?”. Lekarz może udzielić wskazówek dotyczących higieny, wzmocnienia odporności, unikania kontaktu z zakażonymi powierzchniami oraz odpowiedniego dbania o skórę, aby zminimalizować ryzyko ponownego zakażenia.
Dodatkowe pytania, które warto zadać lekarzowi:
- „Czy kurzajka jest zaraźliwa dla innych członków rodziny?”
- „Czy istnieją jakieś domowe sposoby leczenia, które mogę bezpiecznie stosować?”
- „Jak długo trwa proces leczenia i czy po nim pozostaną blizny?”
- „Czy powinienem zgłosić się do lekarza, jeśli kurzajka zacznie boleć lub krwawić?”
- „Czy istnieją szczepienia przeciwko wirusowi HPV, które mogłyby pomóc w przyszłości?”