Aktualizacja 2 marca 2026
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Wirusy te wnikają do organizmu poprzez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia, i namnażają się w komórkach skóry, prowadząc do ich nieprawidłowego wzrostu. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe do zapobiegania ich rozprzestrzenianiu się i skutecznego leczenia. Infekcja HPV nie zawsze objawia się natychmiast; okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy.
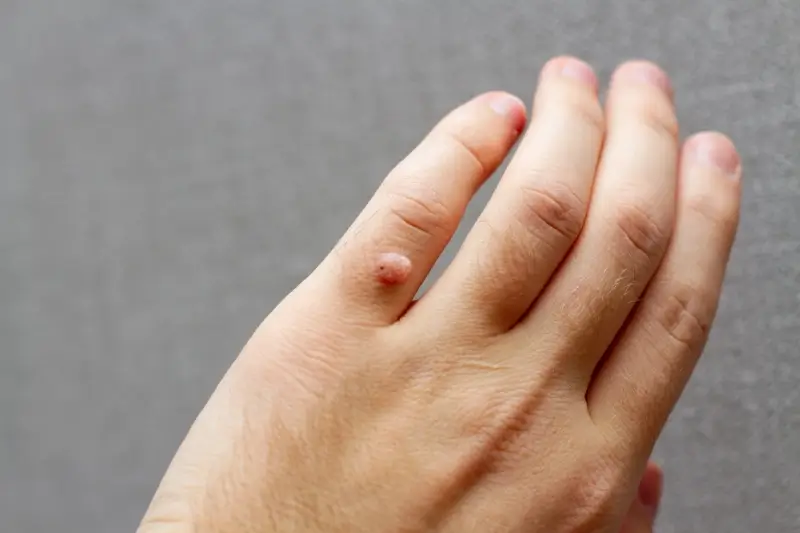
Charakterystyczny wygląd kurzajek zależy od lokalizacji i typu wirusa HPV. Mogą przybierać formę niewielkich, szorstkich grudek o nieregularnej powierzchni, często z widocznymi czarnymi kropkami w środku – są to zatkane naczynia krwionośne. Lokalizują się najczęściej na dłoniach (brodawki zwykłe), podeszwach stóp (brodawki podeszwowe), a także na twarzy i w okolicach narządów płciowych (brodawki płciowe, czyli kłykciny kończyste). Różnorodność wirusów HPV jest ogromna, co tłumaczy szerokie spektrum prezentacji klinicznej tych zmian skórnych. Niektóre kurzajki mogą być płaskie i gładkie, podczas gdy inne są wypukłe i wyraźnie odgraniczone od otaczającej skóry.
Ważne jest, aby odróżnić kurzajki od innych zmian skórnych, takich jak znamiona barwnikowe, brodawki łojotokowe czy rogowacenie słoneczne. W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze zalecana jest konsultacja z lekarzem dermatologiem. Samodzielne próby usunięcia zmian skórnych bez pewności co do ich natury mogą prowadzić do powikłań, takich jak zakażenia, blizny czy nawet nieprawidłowe rozpoznanie i leczenie potencjalnie groźniejszych schorzeń. Profesjonalna diagnoza jest pierwszym i najważniejszym krokiem w procesie leczenia.
Czynniki sprzyjające infekcji wirusem HPV i rozwojowi kurzajek obejmują osłabiony układ odpornościowy, częsty kontakt z wodą (np. u osób pływających, pracujących w wilgotnych warunkach), noszenie obcisłego obuwia, które może powodować mikrourazy skóry stóp, a także korzystanie ze wspólnych miejsc publicznych, takich jak baseny, sauny czy siłownie, gdzie wirus łatwo się rozprzestrzenia. Należy pamiętać, że kurzajki są zaraźliwe, a kontakt z zainfekowaną skórą lub przedmiotami może prowadzić do przeniesienia wirusa na inne osoby lub na inne części ciała tej samej osoby.
Główne przyczyny powstawania kurzajek na dłoniach i stopach
Najczęstszym winowajcą powstawania kurzajek, zarówno na dłoniach, jak i na stopach, jest wirus brodawczaka ludzkiego, potocznie zwany HPV. Wirus ten jest niezwykle powszechny i istnieje w wielu odmianach. Kiedy HPV wniknie do organizmu przez drobne uszkodzenia skóry, takie jak skaleczenia, zadrapania czy nawet otarcia, zaczyna infekować komórki naskórka. Komórki te zaczynają się nieprawidłowo namnażać, co prowadzi do powstania charakterystycznych, wypukłych zmian skórnych, które potocznie nazywamy kurzajkami. Proces ten nie jest natychmiastowy; od momentu zakażenia do pojawienia się widocznej kurzajki może minąć od kilku tygodni do nawet kilku miesięcy.
Dłonie są szczególnie narażone na kontakt z wirusem HPV, ponieważ często dotykamy nimi różnych powierzchni, często dzieląc je z innymi ludźmi. Kontakt z zainfekowaną powierzchnią lub bezpośredni kontakt z czyjąś kurzajką może łatwo przenieść wirusa. Gryzienie paznokci lub skórek wokół paznokci to kolejny sposób, w jaki wirus może znaleźć drogę do organizmu, prowadząc do pojawienia się kurzajek w okolicy paznokci lub na samych palcach. Dzieci są szczególnie podatne na ten rodzaj infekcji, często przenosząc wirusa między sobą w żłobkach czy przedszkolach.
Stopy, a zwłaszcza ich podeszwy, są kolejnym częstym miejscem występowania kurzajek, które nazywamy wtedy brodawkami podeszwowymi. W tym przypadku wirus HPV często przenosi się w miejscach wilgotnych i ciepłych, takich jak baseny, łaźnie publiczne, szatnie czy siłownie. Chodzenie boso w tych miejscach znacząco zwiększa ryzyko infekcji. Brodawki podeszwowe mogą być bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry. Mogą również mieć tendencję do zrastania się w większe skupiska, zwane brodawkami mozaikowymi, co utrudnia ich leczenie. Warto pamiętać, że wilgotna skóra jest bardziej podatna na wnikanie wirusów.
Osłabiony układ odpornościowy jest kolejnym kluczowym czynnikiem, który sprzyja rozwojowi kurzajek. Gdy organizm ma obniżoną zdolność do walki z infekcjami, wirus HPV ma ułatwione zadanie w namnażaniu się i powodowaniu zmian skórnych. Czynniki takie jak przewlekły stres, niedobory żywieniowe, choroby przewlekłe lub przyjmowanie leków immunosupresyjnych mogą osłabiać odporność. Dlatego osoby z obniżoną odpornością są bardziej narażone na częste i trudne do wyleczenia nawracające infekcje wirusem HPV.
Jakie są czynniki ryzyka sprzyjające powstawaniu kurzajek
Wiele czynników może zwiększać podatność organizmu na infekcję wirusem brodawczaka ludzkiego (HPV) i rozwój kurzajek. Jednym z najważniejszych czynników jest osłabiony układ odpornościowy. Kiedy nasz system obronny nie działa optymalnie, wirus ma ułatwioną drogę do zainfekowania komórek skóry i wywołania niekontrolowanego ich wzrostu. Stan taki może być wynikiem chorób przewlekłych, takich jak cukrzyca czy HIV, przyjmowania leków immunosupresyjnych po przeszczepach narządów, a także okresów intensywnego stresu lub niedoboru snu. Długotrwałe stosowanie niektórych leków, np. kortykosteroidów, również może wpływać negatywnie na funkcjonowanie układu odpornościowego.
Częsty kontakt skóry z wodą, szczególnie w połączeniu z uszkodzeniami naskórka, jest kolejnym istotnym czynnikiem ryzyka. Osoby pracujące w wilgotnym środowisku, takie jak pracownicy basenów, saun, gabinetów kosmetycznych czy też wykonujący prace domowe bez odpowiedniej ochrony rąk, są bardziej narażone. Wilgotna skóra staje się bardziej miękka i podatna na mikrourazy, przez które wirus HPV może łatwiej wniknąć do organizmu. Podobnie, częste pływanie i przebywanie w wilgotnych miejscach publicznych, takich jak baseny czy szatnie, stwarza idealne warunki do rozprzestrzeniania się wirusa.
Uszkodzenia naskórka, nawet te niewielkie, otwierają drzwi dla wirusa HPV. Zadrapania, skaleczenia, ukąszenia owadów, a nawet sucha, spękana skóra mogą stanowić potencjalne wrota infekcji. Dzieci, które często bawią się na zewnątrz i mają tendencję do drapania się i potykania, są szczególnie narażone na takie uszkodzenia. Również nawyki, takie jak obgryzanie paznokci czy skórek wokół paznokci, mogą prowadzić do powstania drobnych ran, przez które wirus może łatwo dostać się do organizmu, powodując kurzajki w okolicy palców i paznokci.
Korzystanie z miejsc publicznych, zwłaszcza tych o wysokiej wilgotności i temperaturze, takich jak baseny, siłownie, sauny czy wspólne prysznice, jest kolejnym ważnym czynnikiem ryzyka. Wirus HPV jest bardzo odporny w wilgotnym środowisku i może przetrwać na powierzchniach takich jak podłogi, ręczniki czy sprzęt do ćwiczeń. Chodzenie boso w takich miejscach znacząco zwiększa prawdopodobieństwo kontaktu z wirusem. Należy pamiętać, że kurzajki są wysoce zaraźliwe, a wirus może być przenoszony zarówno przez bezpośredni kontakt z zainfekowaną skórą, jak i poprzez pośredni kontakt z zakażonymi przedmiotami.
Inne czynniki, które mogą przyczyniać się do powstawania kurzajek, obejmują:
- Noszenie ciasnego obuwia, które może powodować mikrourazy skóry stóp.
- Niski poziom higieny osobistej.
- Intensywne pocenie się, co może sprzyjać namnażaniu się wirusa.
- Narażenie na kontakt z osobami, które mają aktywne kurzajki.
- Wspólne korzystanie z przedmiotów osobistych, takich jak ręczniki czy obcinaczki do paznokci.
Rozpoznawanie i objawy kurzajek w zależności od lokalizacji
Kurzajki, choć wywoływane przez ten sam rodzaj wirusa (HPV), mogą przyjmować różne formy i objawiać się w odmienny sposób, w zależności od miejsca na ciele, w którym się pojawią. Najczęściej spotykaną postacią są brodawki zwykłe, które pojawiają się zazwyczaj na grzbietach dłoni, palcach i łokciach. Charakteryzują się szorstką, nierówną powierzchnią i często mają nieregularny kształt. Mogą być pojedyncze lub występować w grupach. Ich kolor zazwyczaj jest zbliżony do koloru otaczającej skóry, choć czasem mogą przybierać lekko szarawy lub brązowawy odcień.
Na stopach często rozwijają się brodawki podeszwowe. Są one umiejscowione na podeszwach stóp i często bywają bolesne, ponieważ nacisk podczas chodzenia wciska je w głąb skóry. Zamiast wystawać ponad powierzchnię skóry, jak brodawki zwykłe, brodawki podeszwowe mogą być wciśnięte, a ich powierzchnia może być gładka, pokryta zrogowaciałym naskórkiem. Charakterystycznym objawem, który pozwala odróżnić je od odcisków, są drobne, czarne punkciki widoczne wewnątrz zmiany. Są to zatkane naczynia krwionośne, które świadczą o obecności wirusa.
Brodawki płaskie to kolejna forma kurzajek, która najczęściej występuje na twarzy, szyi, a także na grzbietach dłoni i nadgarstkach. W przeciwieństwie do brodawek zwykłych, są one płaskie, gładkie i zazwyczaj mniejsze, o średnicy od 1 do 5 mm. Mogą mieć lekko żółtawy lub brązowawy kolor. Często pojawiają się w linii, co może świadczyć o samoinokulacji, czyli przenoszeniu wirusa przez drapanie. Są one mniej szorstkie i mniej wypukłe, co może sprawiać, że są trudniejsze do zauważenia na pierwszy rzut oka.
Szczególną grupą są brodawki narządów płciowych, czyli kłykciny kończyste. Pojawiają się one w okolicach narządów płciowych, odbytu oraz czasami w jamie ustnej. Są one wywoływane przez specyficzne typy wirusa HPV i przenoszone głównie drogą płciową. Mogą przybierać postać małych, miękkich grudek, które mogą być pojedyncze lub występować w skupiskach, przypominając wyglądem kalafiora. Mogą być koloru skóry, różowe lub szarawawe i często są bezbolesne, choć mogą powodować świąd lub dyskomfort.
Należy pamiętać, że kurzajki są zakaźne i mogą rozprzestrzeniać się na inne części ciała tej samej osoby lub na inne osoby. Samoinokulacja, czyli przenoszenie wirusa przez dotykanie kurzajki, a następnie dotykanie innej części ciała, jest częstym zjawiskiem. Dlatego ważne jest, aby nie drapać, nie skubać ani nie próbować samodzielnie wycinać kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się i powikłań. W przypadku jakichkolwiek wątpliwości co do charakteru zmiany skórnej, zawsze należy skonsultować się z lekarzem.
Metody zapobiegania rozprzestrzenianiu się kurzajek w życiu codziennym
Zapobieganie rozprzestrzenianiu się kurzajek polega przede wszystkim na ograniczaniu kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz na dbaniu o higienę osobistą i odpowiednią ochronę skóry. Kluczowe jest unikanie bezpośredniego kontaktu z istniejącymi kurzajkami, zarówno u siebie, jak i u innych osób. Dotykanie zmian skórnych, a następnie dotykanie innych części ciała lub przedmiotów, może prowadzić do łatwego przeniesienia wirusa. Dlatego zaleca się, aby osoby z kurzajkami unikały ich drapania, skubania czy prób samodzielnego usuwania.
W miejscach publicznych, takich jak baseny, siłownie, sauny, szatnie czy wspólne prysznice, gdzie ryzyko kontaktu z wirusem jest wysokie, należy zachować szczególną ostrożność. Zawsze zaleca się noszenie obuwia ochronnego, takiego jak klapki, aby uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami. Po skorzystaniu z takich miejsc należy dokładnie umyć stopy i je osuszyć, zwracając szczególną uwagę na przestrzenie między palcami. Regularne dezynfekowanie obuwia również może pomóc w eliminacji potencjalnych wirusów.
Dbanie o stan skóry jest niezwykle ważne w profilaktyce kurzajek. Należy utrzymywać skórę nawilżoną i chronić ją przed nadmiernym wysuszeniem, pękaniem czy uszkodzeniami. Używanie kremów nawilżających, zwłaszcza po kontakcie z wodą lub w okresach suchego powietrza, może pomóc w utrzymaniu jej bariery ochronnej. W przypadku drobnych skaleczeń, zadrapań czy otarć, należy je natychmiast oczyścić i zabezpieczyć plastrem, aby zapobiec wnikaniu wirusów. Unikanie obgryzania paznokci i skórek wokół nich również zmniejsza ryzyko infekcji w okolicy palców.
Wspólne korzystanie z przedmiotów osobistych, takich jak ręczniki, golarki, obcinaczki do paznokci czy inne narzędzia, może prowadzić do przeniesienia wirusa HPV. Dlatego zaleca się unikanie dzielenia się tego typu przedmiotami z innymi osobami. Każdy powinien mieć swoje własne narzędzia do pielęgnacji. Po użyciu narzędzi, które miały kontakt ze skórą, warto je dezynfekować.
Wzmocnienie układu odpornościowego jest również kluczowe w zapobieganiu infekcjom wirusowym, w tym zakażeniom HPV. Zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu to podstawowe elementy wspierające prawidłowe funkcjonowanie systemu immunologicznego. W okresach zwiększonego ryzyka zachorowań, warto rozważyć suplementację witaminy C czy cynku, po konsultacji z lekarzem.
Dodatkowe metody zapobiegawcze obejmują:
- Regularne mycie rąk, szczególnie po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety.
- Zakrywanie skaleczeń i otarć plastrami, zwłaszcza podczas pobytu w miejscach publicznych.
- Unikanie dzielenia się odzieżą, zwłaszcza tą przylegającą do ciała.
- W przypadku stwierdzenia kurzajek, należy podjąć odpowiednie leczenie, aby ograniczyć ich rozprzestrzenianie.
Skuteczne metody leczenia kurzajek dostępne dla pacjentów
Leczenie kurzajek zazwyczaj ma na celu usunięcie zainfekowanej tkanki i stymulowanie organizmu do walki z wirusem HPV. Istnieje wiele metod, które można zastosować, od domowych sposobów po profesjonalne zabiegi medyczne. Wybór metody zależy od wielkości, liczby i lokalizacji kurzajek, a także od indywidualnej odpowiedzi pacjenta na leczenie. Ważne jest, aby pamiętać, że kurzajki mogą nawracać, nawet po skutecznym leczeniu, ponieważ wirus HPV może pozostać w organizmie w stanie uśpienia.
Jedną z najpopularniejszych metod leczenia jest zastosowanie preparatów dostępnych bez recepty, które zawierają kwas salicylowy lub kwas mlekowy. Substancje te działają złuszczająco, stopniowo usuwając warstwy zainfekowanego naskórka. Preparaty te są dostępne w postaci płynów, żeli, plastrów czy maści. Stosuje się je regularnie, zazwyczaj przez kilka tygodni. Przed nałożeniem preparatu często zaleca się zmiękczenie skóry w ciepłej wodzie i delikatne zeszlifowanie zrogowaciałej warstwy kurzajki, co zwiększa skuteczność leczenia. Należy jednak uważać, aby nie uszkodzić otaczającej zdrowej skóry.
Krioterapia, czyli leczenie zimnem, jest kolejną często stosowaną metodą, dostępną zarówno w gabinetach lekarskich, jak i w niektórych formach do samodzielnego stosowania. Polega ona na wymrażaniu kurzajki za pomocą ciekłego azotu. Niska temperatura niszczy zainfekowane komórki, prowadząc do powstania pęcherza, a następnie odpadnięcia kurzajki. Zabieg może być nieco bolesny i może wymagać kilku sesji, w zależności od wielkości i głębokości zmiany. Po zabiegu należy dbać o miejsce poddane krioterapii, aby uniknąć zakażenia.
Elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym, jest zabiegiem wykonywanym przez lekarza. Wysoka temperatura prądu niszczy tkankę kurzajki. Jest to metoda skuteczna, ale może pozostawiać blizny i wymaga znieczulenia miejscowego. Po zabiegu skóra goi się przez pewien czas.
Laseroterapia to nowoczesna metoda leczenia kurzajek, która wykorzystuje wiązkę lasera do precyzyjnego niszczenia zainfekowanej tkanki. Laser może być używany do odparowywania lub koagulacji zmian. Jest to metoda stosunkowo szybka i skuteczna, często stosowana w przypadkach opornych na inne metody leczenia. Podobnie jak elektrokoagulacja, może wymagać znieczulenia i pozostawić niewielką bliznę.
W niektórych przypadkach, zwłaszcza przy rozległych lub opornych na leczenie kurzajkach, lekarz może zdecydować o zastosowaniu terapii lekami doustnymi lub miejscowymi, które mają na celu wzmocnienie odpowiedzi immunologicznej organizmu przeciwko wirusowi HPV. Mogą to być leki immunomodulujące lub chemioterapeutyczne stosowane w formie maści. Należy podkreślić, że samodzielne próby leczenia kurzajek, zwłaszcza na twarzy lub w okolicy narządów płciowych, mogą być niebezpieczne i prowadzić do powikłań. W przypadku jakichkolwiek wątpliwości, zawsze należy skonsultować się z lekarzem dermatologiem.
Kiedy należy zgłosić się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją pewne sytuacje, w których wizyta u lekarza dermatologa jest absolutnie konieczna. Przede wszystkim, jeśli nie jesteś pewien, czy zmiana skórna, którą posiadasz, to rzeczywiście kurzajka, powinieneś udać się do specjalisty. Istnieje wiele innych zmian skórnych, które mogą wyglądać podobnie, a niektóre z nich mogą wymagać innego, specyficznego leczenia, a nawet być groźne dla zdrowia. Właściwa diagnoza jest kluczowa dla skutecznego i bezpiecznego leczenia.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych lub błony śluzowe. Samodzielne próby leczenia zmian w tych obszarach mogą prowadzić do powstania trwałych blizn, przebarwień, a nawet infekcji, które mogą być trudne do wyleczenia. Lekarz dermatolog dysponuje odpowiednimi narzędziami i wiedzą, aby bezpiecznie i skutecznie usunąć kurzajki z tych delikatnych okolic, minimalizując ryzyko powikłań.
Jeśli kurzajki są liczne, szybko się rozprzestrzeniają, są bolesne, krwawią lub wykazują oznaki zakażenia (zaczerwienienie, obrzęk, ropna wydzielina), należy niezwłocznie skonsultować się z lekarzem. Szybkie rozprzestrzenianie się zmian może świadczyć o osłabieniu układu odpornościowego lub o agresywnym szczepie wirusa HPV. Ból, krwawienie lub objawy infekcji wymagają profesjonalnej oceny i odpowiedniego leczenia, aby zapobiec dalszym komplikacjom.
Osoby z obniżoną odpornością, na przykład pacjenci po przeszczepach narządów, osoby chore na cukrzycę, HIV lub przyjmujące leki immunosupresyjne, powinny być szczególnie ostrożne. Ich organizm może mieć trudności z samodzielnym zwalczaniem infekcji HPV, co może prowadzić do uporczywych i rozległych zmian. W takich przypadkach lekarz może zalecić bardziej agresywne metody leczenia lub zastosować leczenie profilaktyczne.
Kiedy domowe metody leczenia lub preparaty dostępne bez recepty okazują się nieskuteczne po kilku tygodniach regularnego stosowania, jest to kolejny sygnał, aby zasięgnąć porady lekarskiej. Czasami konieczne jest zastosowanie silniejszych środków farmakologicznych lub profesjonalnych zabiegów, takich jak krioterapia, elektrokoagulacja czy laseroterapia, które są dostępne w gabinetach lekarskich. Lekarz dobierze najlepszą metodę leczenia, uwzględniając indywidualne potrzeby pacjenta i charakter zmian.
Warto również zgłosić się do lekarza, jeśli kurzajki nawracają pomimo wcześniejszego leczenia. Nawracające kurzajki mogą wskazywać na obecność wirusa w organizmie w postaci utajonej lub na potrzebę modyfikacji strategii leczenia. Lekarz może zlecić dodatkowe badania lub zastosować inne podejście terapeutyczne, aby uzyskać długoterminową poprawę.